Avviso: la presente guida ha scopo puramente informativo e non costituisce una diagnosi. I trattamenti descritti potrebbero essere utilizzati per il Long Covid al di fuori delle indicazioni approvate e vengono valutati caso per caso.
Il COVID lungo non significa semplicemente «ci vuole più tempo per guarire».
Purtroppo, per molte persone l'infezione da COVID-19 può causare sintomi persistenti che durano tre mesi o più dopo l'infezione. Questi sintomi si manifestano a ondate e possono includere spossatezza, annebbiamento mentale, vertigini o senso di oppressione al petto.
A differenza di altre malattie, in cui ci si sente progressivamente meglio col passare del tempo, i sintomi del COVID lungo non seguono il tipico decorso di guarigione. Capire perché ciò accade è il primo passo verso un trattamento efficace e la risoluzione dei sintomi.
Perché il Long COVID non segue il decorso di una guarigione normale
Di solito, dopo un'infezione virale, il corpo guarisce col tempo. La condizione post-COVID-19 rappresenta uno stato biologico persistente. Il sistema immunitario, il sistema vascolare e il sistema nervoso rimangono tutti disregolati molto tempo dopo che il virus è stato eliminato, causando un insieme di sintomi preoccupanti e debilitanti.
Ecco perché«riposo e tempo» spesso non bastano. Anziché un miglioramento costante, molti pazienti subiscono ricadute o cicli di riacutizzazione. Possono sentirsi bene per una settimana, per poi ritrovarsi improvvisamente in difficoltà dopo uno sforzo minimo.È un modello riscontrabile in altre malattie croniche, come la sindrome da stanchezza cronica o le malattie autoimmuni, in cui l’infiammazione e la cattiva circolazione mantengono il corpo in un circolo vizioso.
Tra gli effetti più comuni figurano:
- Affaticamento persistente accompagnato da rallentamento delle funzioni cognitive e/o fastidio al torace.
- Difficoltà a lavorare o incapacità di svolgere le normali attività quotidiane.
- Una reazione allo stress fisico o emotivo che sembra sproporzionata.
È importante sottolineare che, nella sua essenza, il Long COVID è un fenomeno biologico, non psicologico.
Il problema biologico fondamentale: un'infiammazione che non si placa
Infiammazione sistemica e vascolare.
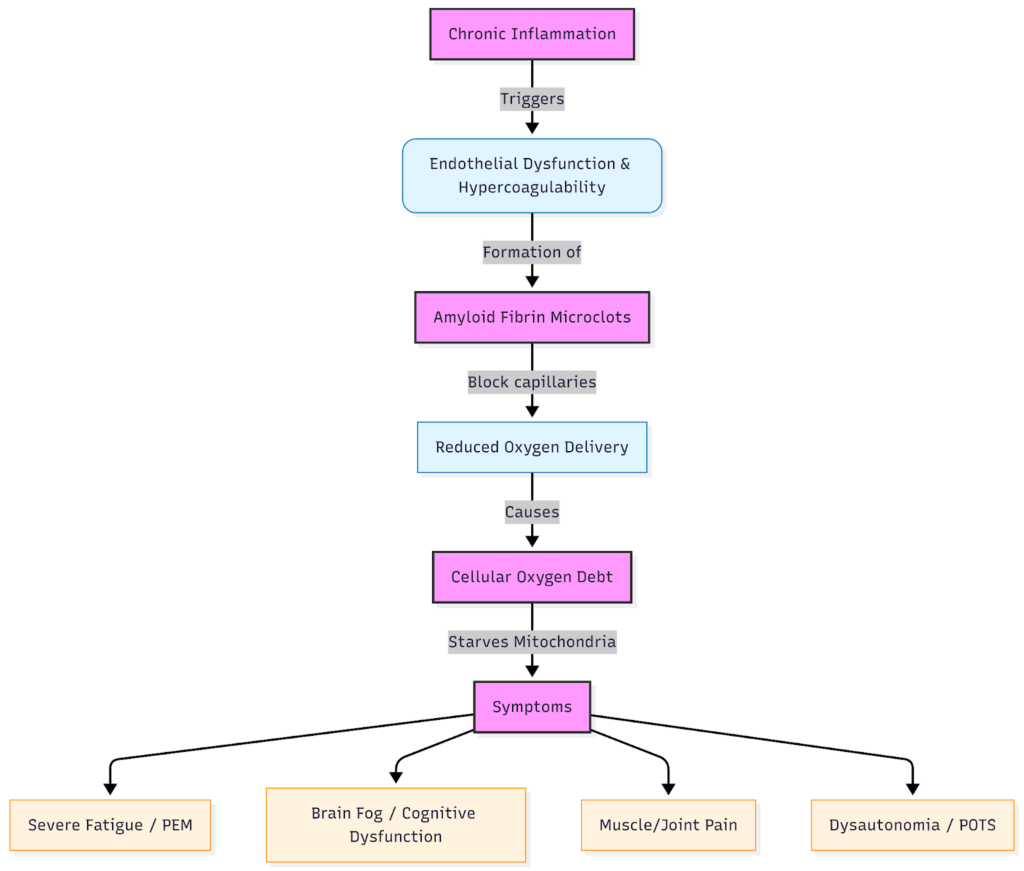
Durante le infezioni, l'infiammazione si intensifica come parte della risposta immunitaria volta a combattere il virus, per poi attenuarsi una volta che il virus è stato eliminato e ha inizio la fase di guarigione. Nel caso del Long COVID, la disregolazione immunitaria fa sì che questo meccanismo di spegnimento non funzioni, creando uno stato di infiammazione cronica.
Tracce di attivazione immunitaria permangono soprattutto all’interno del sistema vascolare, ovvero la rete di vasi sanguigni che trasporta ossigeno e sostanze nutritive a ogni cellula.
L'endotelio, ovvero lo strato di cellule che riveste questi vasi, si infiamma (un processo denominato infiammazione endoteliale). Ricevere questa diagnosi è frustrante perché gli esami del sangue possono risultare «normali», dato che gli esami ematici di routine non rilevano il danno microvascolare né l'attività citochinica di basso grado.
I principali cambiamenti biologici possono includere:
- Squilibrio citochinico (i livelli delle proteine che segnalano l'infiammazione sono elevati, mentre quelli delle proteine che segnalano l'azione antinfiammatoria sono bassi).
- L'irritazione endoteliale rende le pareti dei vasi sanguigni più «adesive» e provoca anche un'infiammazione.
- Una microcircolazione compromessa e la formazione di microcoaguli impediscono all'ossigeno e alle sostanze nutritive di raggiungere efficacemente i tessuti.
Un'infiammazione che diventa autosufficiente
Quando il sistema vascolare è infiammato, l'apporto di ossigeno inizia a diminuire. Questa carenza di ossigeno aggrava l'infiammazione, provocando ipossia e creando un circolo vizioso.
Quando si accumula un deficit di ossigeno, i pazienti manifestano una stanchezza più intensa, difficoltà di concentrazione e intolleranza all'esercizio fisico, spesso descritta come malessere post-sforzo (PEM).
Questo meccanismo spiega perché ignorare i sintomi o tentare una «terapia fisica graduale» possa rivelarsi controproducente. Infatti, un aumento dell’attività fisica può intensificare l’infiammazione anziché aiutare a recuperare le forze. Un ritmo moderato, invece, aiuta a stabilizzare i livelli di energia senza provocare ricadute.
I sintomi associati a questa condizione includono spesso:
- Una stanchezza che peggiora invece di migliorare con il riposo.
- Sensazione di oppressione al petto, respiro affannoso e picchi della frequenza cardiaca dopo uno sforzo minimo.
- Sovraccarico cognitivo o sensoriale a seguito di uno sforzo mentale.
Microclots: come si blocca la circolazione sanguigna a livello microscopico
Cosa sono Microclots?
Una delle principali scoperte biologiche relative al Long COVID è la presenza di microclots di fibrina amiloide, ovvero minuscoli aggregati resistenti presenti nel flusso sanguigno. A differenza dei coaguli tipici, visibili con le tecniche di imaging, queste microtrombosi si formano a livello microscopico e sfuggono agli esami di routine.
Sono collegati all'iperattivazione piastrinica, il che significa che le cellule responsabili della coagulazione del sangue rimangono insolitamente "appiccicose". Sebbene questa risposta possa inizialmente avere una funzione protettiva, microclot prolungata microclot riduce l'apporto di ossigeno proprio dove è più necessario.
Come Microclots l'apporto di ossigeno proprio dove è più necessario
I capillari sono i vasi sanguigni più piccoli del corpo umano e una persona media ne possiede tra i 60.000 e i 100.000 km. I capillari svolgono un ruolo fondamentale, poiché è lì che l'ossigeno passa dal sangue ai tessuti. Microclots Long COVID possono ostruire questi canali, provocando un'ipossia a livello tissutale o ciò che i pazienti spesso descrivono come «deficit di ossigeno».
Questo deficit di ossigeno spesso non risulta rilevabile con un pulsossimetro, poiché questi dispositivi misurano l'ossigeno nel sangue, non il suo apporto alle cellule. Tuttavia, un'emogasanalisi venosa può talvolta indicare se vi sono problemi nell'apporto di ossigeno.
I sistemi interessati dai microclots i relativi sintomi possono includere:
- Muscoli → affaticamento rapido, senso di pesantezza, cali di energia dopo l'allenamento.
- Cervello → scarsa concentrazione, vuoti di memoria, mente “confusa”.
- Sistema autonomo → sintomi di disautonomia quali sbalzi di temperatura o instabilità della frequenza cardiaca.
Debito di ossigeno: perché le tue cellule stanno esaurendo le energie
Erogazione di ossigeno vs saturazione di ossigeno
Il tuo pulsossimetro potrebbe indicare il 98%, ma i tuoi muscoli e il tuo cervello potrebbero comunque avere difficoltà a ricevere ossigeno. Questo divario tra il contenuto di ossigeno nel sangue e il suo apporto definisce lo stato di «debito di ossigeno» riscontrato in molti pazienti affetti da Long COVID.
Perché lo sforzo fisico aggrava i sintomi
Lo sforzo fisico aumenta il fabbisogno di ossigeno dell'organismo. Quando microclots stress mitocondriale ne bloccano l'apporto, i sintomi si aggravano rapidamente. Questo fenomeno è alla base del malessere post-sforzo (PEM) riscontrato sia nel Long COVID che nelle patologie legate alla stanchezza cronica, in cui i sistemi di recupero dell'organismo non riescono semplicemente a tenere il passo con il consumo energetico.
Coinvolgimento del sistema nervoso
Disfunzione autonomica (disautonomia) e POTS
In una parte dei pazienti si manifesta una condizione chiamata disautonomia, in cui il sistema nervoso autonomo, che controlla la frequenza cardiaca, la pressione sanguigna e la digestione, smette di funzionare correttamente.
Molti soffrono di intolleranza ortostatica (sensazione di svenimento quando ci si alza in piedi) e di POTS (sindrome da tachicardia ortostatica posturale), oppure di instabilità della temperatura corporea.
I sintomi possono includere:
- Palpitazioni o battito cardiaco accelerato quando ci si mette a sedere.
- Vertigini o stanchezza quando si sta in fila.
- Intolleranza al calore o alle variazioni delle condizioni ambientali.
Neuropatia da fibre piccole e MCAS
La neuropatia delle piccole fibre indica un danno o un'infiammazione dei nervi più sottili che controllano la sensibilità e la percezione della temperatura. Può manifestarsi con sensazioni di bruciore, formicolio o sovraccarico sensoriale. Inoltre, la sindrome da attivazione dei mastociti (MCAS) può causare arrossamenti, eruzioni cutanee, intolleranza all'istamina e annebbiamento mentale a causa dell'eccessiva attività delle cellule immunitarie.
Perché la gestione standard del Long COVID spesso non è all’altezza
La terapia convenzionale si concentra principalmente sulla gestione dei sintomi attraverso il controllo della frequenza cardiaca, i farmaci e la terapia di supporto. Sebbene siano utili per la stabilizzazione, questi metodi raramente agiscono sui fattori biologici alla base del disturbo, come l'infiammazione o microclots.
È importante sottolineare che la terapia fisica graduale può comportare dei rischi per chi soffre di PEM, poiché può peggiorare la capacità fisica anziché migliorarla.
Perché si sta valutando la filtrazione del sangue nel caso del COVID a lungo termine
Aferesi terapeutica H.E.L.P è una forma di filtrazione del sangue utilizzata in centri specializzati per rimuovere sostanze nocive quali proteine infiammatorie, fattori di coagulazione o lipidi anomali.
Nel contesto del Long COVID, la tecnica HELP (precipitazione extracorporea delle LDL indotta dall'eparina) viene utilizzata per:
- Ridurre microclot .
- Eliminare i mediatori dell'infiammazione.
- Migliora la microcircolazione.
Scopri di più sulla terapia completa per il COVID a lungo termine.
A chi si rivolge HELP
Il processo filtra selettivamente il plasma per rimuovere:
- Microclots.
- Proteine infiammatorie.
- L'eccesso di lipoproteine che può aggravare l'irritazione endoteliale.
Questo approccio rimane di competenza specialistica e accuratamente personalizzato, non costituisce un trattamento di prima linea. Ogni paziente necessita di una valutazione approfondita per garantirne la sicurezza e l'idoneità.
Procedura di aferesi
Chi può (e chi non può) candidarsi
L'aferesi terapeutica può essere presa in considerazione nei pazienti con:
- Sintomi persistenti e multisistemici da Long COVID compatibili con un'infiammazione microvascolare.
- Segni di laboratorio o clinici di disfunzione endoteliale.
- Qualità della vita compromessa nonostante le terapie standard.
Non è indicato per chi soffre di:
- Sanguinamento attivo o disturbi della coagulazione.
- Condizioni cardiovascolari instabili.
- Alcuni regimi terapeutici che aumentano il rischio.
Prima di stabilire l'idoneità è indispensabile consultare uno specialista.
Cosa significa questo per i pazienti affetti da Long COVID
Domande da porre al proprio medico
- È possibile che un'infiammazione cronica o la presenza di microclots ai miei sintomi?
- Quali esami potrebbero aiutare a valutare una disfunzione vascolare o autonomica?
- Sarebbe opportuno indirizzare il paziente a una clinica specializzata nel Long COVID o a una visita di aferesi?
Come trattiamo la causa principale - non solo i sintomi
Il nostro approccio terapeutico combinato comb ina:
- H.E.L.P. per eliminare in modo selettivo la proteina spike, microclots e i marcatori infiammatori
- Inusferesi o immunoadsorbimento per rimuovere agenti patogeni, tossine ambientali e autoanticorpi
- Nutraceutica & Terapia di nutrizione clinica per sostenere la riparazione mitocondriale e immunitaria
- Ipertermia (quando indicato) per stimolare la modulazione immunitaria
Testimonianze dei pazienti
«Ho consultato diversi medici prima di rivolgermi all’Apheresis Center. Mi avevano detto che era solo stress. Dopo che microclot è risultato positivo, finalmente avevo una prova — e un piano.»
— Robyn, Regno Unito
«L’aferesi ha cambiato tutto. Dopo sei sedute, la mia confusione mentale è scomparsa e finalmente ho potuto lavorare senza avere la sensazione di crollare.»
— Mia, Norvegia
Il passo successivo
Se a distanza di mesi dal COVID-19 ti senti ancora male, non sei solo e non te lo stai immaginando. Comprendere i meccanismi biologici alla base di questi sintomi apre nuove strade verso la guarigione.
Per una valutazione personalizzata o per saperne di più sull'aferesi terapeutica nel trattamento delle complicanze post-COVID-19, prenota oggi stesso una visita presso The Apheresis Centre.
Domande frequenti: aspetti biologici e trattamento del Long COVID
Il Long COVID è di natura infiammatoria o autoimmune?
Le attuali conoscenze scientifiche, sottoposte a revisione tra pari, indicano che il Long COVID comporta una combinazione di infiammazione cronica e problemi immunitari e, in alcuni pazienti, presenta caratteristiche di risposte autoimmuni, pur non rientrando in una singola categoria di “malattie autoimmuni”.
I ricercatori hanno riscontrato una disfunzione endoteliale persistente, accompagnata da uno squilibrio delle citochine e dalla presenza di microclots di fibrina e amiloide, tutti elementi indicativi di uno stato infiammatorio di lunga durata. Alcuni gruppi di pazienti presentano inoltre autoanticorpi e neuropatia delle piccole fibre, il che avvalora l'ipotesi di un fattore autoimmune in un certo numero di casi.
Perché i miei esami sono nella norma se continuo a sentirmi male?
Gli esami patologici e di imaging standard si concentrano spesso sui problemi dei vasi di grosso calibro e sull'infiammazione acuta. Ciò significa che è facile trascurare alterazioni microvascolari, disfunzioni autonomiche o neuropatie delle piccole fibre durante gli esami patologici di routine. Il Long COVID spesso comporta la presenza di microclots microscopici di fibrina e amiloide, microclots a disfunzioni endoteliali e anomalie del sistema autonomo come la sindrome da tachicardia ortostatica posturale (POTS), che gli esami standard non rilevano. Questo è il motivo per cui a molti pazienti viene detto che i loro risultati sono “normali”, anche se continuano a manifestare sintomi invalidanti.
I vaccini possono ridurre il rischio di Long COVID?
Numerosi studi osservazionali su larga scala hanno dimostrato che vaccinarsi prima dell’infezione riduce il rischio di sviluppare una forma post-COVID-19, sebbene non lo elimini del tutto. L’OMS e altre organizzazioni sanitarie sottolineano che la vaccinazione rimane uno degli strumenti fondamentali per ridurre la probabilità e la gravità del Long COVID.
Autore / Nota di revisione medica
Scritto da Andrew Smith. Revisionato dalla dott.ssa Inbar Tofan, direttrice medica presso The Apheresis Centre. La dott.ssa Inbar vanta oltre 10 anni di esperienza clinica in medicina interna e aferesi terapeutica ed è specializzata in patologie infiammatorie croniche e autoimmuni.


